iPS細胞によるパーキンソン病治療の新たな希望:最新治験結果と将来の展望

はじめに
パーキンソン病は、日常生活を困難にする厄介な神経変性疾患です。
私たちは日々、リハビリとサポートを通して患者さんの生活の質を向上させる方法を探し続けていますが、根本的な治療法の不足は私たちの挑戦を続ける一因でもあります。
しかし、最新の研究によりiPS細胞(人工多能性幹細胞)を用いた新しい治療法に新たな希望が生まれています。
この記事では京都大学病院が発表した治験結果を含め、この治療法の意義と今後の展望をお伝えします。
目次
- パーキンソン病とは
- iPS細胞を用いた治療の背景
- 最新の治験結果
- 実用化への期待と課題
パーキンソン病とは
1-1病気の概要
パーキンソン病は、中枢神経系に影響を与える進行性の神経変性疾患です。
この病気は脳内でドーパミンを生成する神経細胞が減少することで発症します。
ドーパミンは、運動の調節に重要な役割を果たす神経伝達物質であり、その不足により手の震え(振戦)、筋肉の硬直、動作の遅さ(運動障害)、歩行困難などの症状が現れます。
1-2発症のリスク
パーキンソン病は一般的に50歳以上で発症することが多く、65歳以上の高齢者では約100人に1人が罹患しているとされています。
国内患者数は約29万人、世界では1000万人を超えると推定されています。
iPS細胞を用いた治療の背景
iPS細胞とは体細胞に特定の遺伝子を導入することで、多能性を持つ幹細胞に誘導されたものです。
この技術は京都大学の山中伸弥教授によって開発され、近年注目を集めています。
iPS細胞を用いることで、患者自身の細胞を元に新たな神経細胞を作成し、ドーパミンの生成を回復させることが期待されています。
最新の治験結果
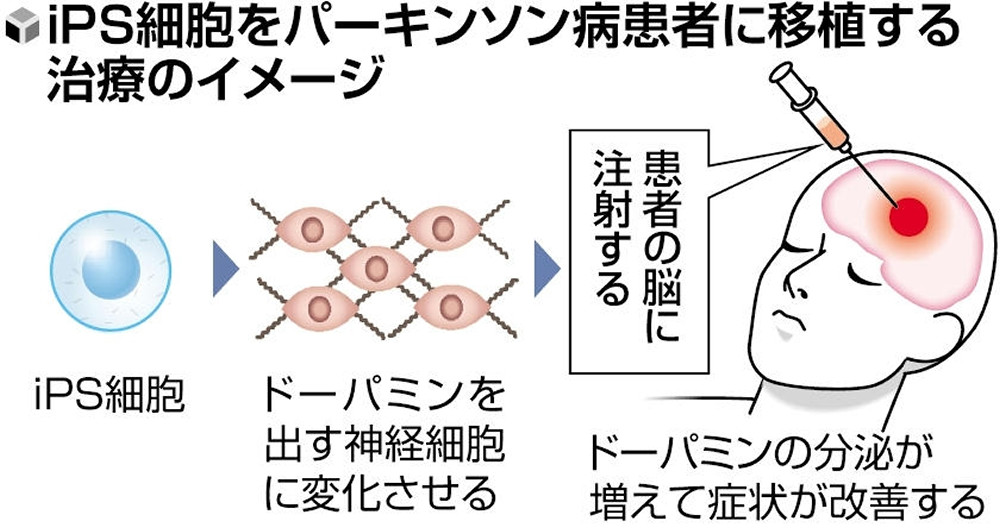
3-1治験の概要
京都大学病院では、50〜69歳のパーキンソン病患者7人を対象にiPS細胞から作られた神経細胞を脳に移植する治験が行われました。
特殊な注射針を用いて、健康な人のiPS細胞から生成した500万〜1000万個の神経細胞を脳内に移植し、2年間にわたる経過観察が行われました。
3-2結果の詳細
治験の結果、7人全員で移植した細胞にがん化などの異常は見られず、安全性が確認されました。
安全性のみを確認した1人を除き、残りの6人では移植した細胞が実際にドーパミンを分泌していることが確認されました。
このうち4人では、症状や運動機能の改善が見られ、介助が不要になったり、一定期間車いすを使わずに生活できるようになったりしました。
残る2人のうち1人はこの治療だけでは効果が見られませんでしたが、薬との併用で改善が見られました。
もう1人は、薬を併用しても改善しなかったとのことです。
実用化への期待と課題

4-1実用化の見通し
今回の治験で神経細胞の製造を担った住友ファーマなどは、年度内にも厚生労働省に承認申請を行う方針を示しています。
承認されれば公的医療保険が適用され、より多くの患者がこの治療を受けることが可能となります。
高橋所長は「良くなった患者さんがいたことは率直にうれしい。一日も早く多くの人に治療を届けたい」と述べています。
4-2課題と今後の展望
安全性を確認できたことは大きな一歩ですが、実用化に向けては投与する細胞の量や治療の最適化など、さらなる改善が必要です。
順天堂大学の赤松和土教授は「安全性を確認できたことは大きな一歩だ。投与する細胞の量が適切かなど、実用化にはさらなる改善が必要」と指摘しています。
結論
iPS細胞を用いたパーキンソン病治療は、現在進行中のプロセスであり今後の大きな可能性を秘めています。
私たち理学療法士としても、このような新しい治療法の進展に注目し、患者さんに最適なリハビリとケアを提供するための準備を整えていきたいと思います。
新たな治療法の実現が多くの患者さんに希望と新しい生活をもたらすことを期待しています。
引用記事はこちら

執筆者:安原
施設長/理学療法士
施設長の安原です。
2019年に理学療法士免許を取得し大学卒業後、回復期病院と訪問リハビリで整形疾患や脳血管疾患を中心に経験し現在に至ります。
回復期病院では疾患の知識、治療技術の勉強(SJF、PNF、筋膜etc)に励み、チームリーダーや副主任を経験。
訪問リハビリでは在宅での日常生活動作を中心に介入しする。
一人ひとりの回復に対して集中して介入したいと思い、2023年9月から脳神経リハビリHL堺に勤務。
希望や悩みに対して寄り添い、目標とするゴールに向けて一緒に歩んでいければと思っています。